Patologia epatica
L'ecografia epatica e' l'esame principe nella diagnostica addominale. Rappresenta senza dubbio l'esame di primo livello in molte patologie epatiche, steatosi, cirrosi, cisti, litiasi biliare, neoplasie benigne e maligne.
L'ecografia permette, entro certi limiti, la diagnosi differenziale tra neoplasia benigna e maligna, primitiva o secondaria. Insieme a indagini di 2° livello come la tomografia computerizzata e la risonanza magnetica gioca un ruolo importante nella stadiazione e nel follow-up della malattia epatica e nella valutazione della risposta terapeutica.
L'ecografia epatica può essere condotta dal radiologo, dal chirurgo generale e da qualsiasi medico con competenze nel campo ecografico. Numerose patologie epatiche, chirurgiche e mediche, possono dare segni ecografici, spesso patognomonici (assolutamente specifici della malattia) come nel caso dell'ostruzione delle vie biliari, altre volte aspecifici, quindi da utilizzare in associazione al dato clinico-sintomatologico. Ad esempio, le malattie infettive del fegato possono dare un aspetto del parenchima epatico definito a "cielo stellato", dovuto ad una diffusa ipoecogenicità all'interno della quale spiccano i dotti biliari iperecogeni. Tuttavia, questo aspetto definito a "cielo stellato" è stato riscontrato anche in soggetti normali, evidenza obiettiva che consiglia di usare questo segno con attenzione.
Indice degli argomenti
- Epatopatie diffuse
- Cisti epatiche
- Ascessi epatici
- Tumori epatici benigni
2) Patologia maligna
- Noduli epatici maligni
Epatopatie diffuse
Premessa
Diverse patologie diffuse epatiche possono essere identificate ecograficamente grazie a due pattern ecografici strutturali principali (punto 1 e 2), ai quali se ne associano altri due derivati dai primi (punto 3 e 4):
1) bright liver pattern (la presenza di fini echi di intensità aumentata, fittamente stipati)
2) coarse echo pattern (la presenza di echi grossolani che conferisco al fegato un aspetto disomogeno)
3) fatty fibrotic pattern (una combinazione tra i due pattern precedenti)
4) coarse nodular pattern (una evoluzione del coarse echo pattern nel contesto del quale si inseriscono numerosi piccoli noduli ipoecogeni)
Mentre l'ecografia riesce a diagnosticare con precisione la presenza di steatosi e fibrosi epatica (pur sempre con dubbi interpretativi in caso di coesistenza delle due entità patologiche), occorre tenere a mente che, in linea generale, non esiste un quadro ecografico caratteristico per le alterazioni di natura flogistica o necrotica a carico del fegato.
- Epatiti acute
In corso di epatite clinicamente evidenziabile, l'ecografia rappresenta l'indagine principe nello stabilire l'origine dell'ittero, ostruttiva o epatocellulare. Non è possibile evidenziare, generalmente, alterazioni delle dimensioni del fegato, dei margini o dell'ecostruttura, tranne che nelle forme severe in cui il parenchima risulta diffusamente ipoecogeno con risalto dei vasi portali, il c.d. pattern ecografico a "cielo stellato"(*). La presenza di alcuni segni ecografici accessori può indirizzare verso la patologia epatitica:
- la presenza di linfonodi reattivi all'ilo epatico, della stessa ecogenicità del parenchima epatico, con ilo centrale evidente
- alterazioni del volume e della parete della colecisti, in assenza di litiasi
- distensione della colecisti con mantenimento del normale spessore parietale, per un periodo di oltre 30 giorni
- ectasia della vena porta con flussimetria Doppler normale
(*) Aggiornamento: alcuni studi avevano dato enfasi al particolare pattern "a cielo stellato" (ipoecogenicità del parenchima epatico da edema, nell'ambito del quale sono particolarmente evidenti le pareti iperecogene dei vasi portali). In verità, studi successivi hanno chiaramente dimostrato che questo pattern è del tutto aspecifico ed osservabile in pazienti senza alcun danno epatico, soprattutto nei giovani (2).
Un particolare pattern definito "pseudoparallel chanel sign", causato dalla dilatazione dei piccoli rami dell'arteria epatica e dai contigui rami portali, è stato messo in evidenza dell'epatite acuta ad etiologia etilica.
- Epatopatie croniche
L'aspetto del parenchima epatico è aspecifico; può essere presente epatosteatosi di vario grado e/o una marcata disomogeneità della ecostruttura.
L'unico vero segno ecografico che può farci sospettare queste patologie (specie l'epatite HCV positiva) è costituito dalla presenza di linfoadenopatie reattive all'ilo epatico (10~25 mm ø).
Linfonodi reattivi all’ilo epatico si ritrovano anche in corso di patologie infiammatorie o erosivo-ulcerose dell'esofago, dello stomaco e del duodeno, e nella colelitiasi complicata.
La diagnosi differenziale è posta con i linfonodi metastatici in HCC ed i tumori delle vie biliari.
Altro reperto riscontrabile nelle epatopatie croniche è l’ipertrofia del processo papillare del lobo caudato segnalato che simula una linfoadenopatia periilare ma che rappresenta un ponte parenchimale che si congiunge al lobo caudato.
- Cirrosi epatica
La cirrosi rappresenta il fattore di rischio maggiore per lo sviluppo dell'epatocarcinoma (HCC). Può essere l'evoluzione di una infezione virale oppure una conseguenza di patologie autoimmunitarie, metaboliche, per cause vascolari o di ostruzione delle vie biliari.
L'ecografia permette di evidenziare alcuni elementi caratteristici:
- l'ipertrofia del lobo sinistro e del lobo caudato con misurazioni effettuate alla biforcazione portale (rapporto C/RL > 0,65 nel 44% dei casi; rapporto R/L < di 1,30);
- riduzione delle dimensioni del 4° segmento;
- diminuzione assoluta o relativa del volume del lobo dx: il lobo dx risente maggiormente dell’effetto stenosante della fibrosi sui vasi portali afferenti;
- la presenza di un pattern caratteristico (coarse echo pattern - segno poco sensibile poichè il suo riconoscimento è operatore dipendente), presente nel 50% dei casi;
- la presenza di superficie nodulare a causa dell'alternanza di aree rigenerative con aree di retrazione cicatriziale;
- ipertensione portale con dilatazione della vena porta > 12 mm (cut-off oltre il quale è associata ipertensione portale nel 90% dei casi), presente nel 50% dei cirrotici. Il diametro della vena porta, comunque, assume importanza nella diagnosi di ipertensione portale (segno suggestivo). In regime pressorio elevato il calibro del vaso può superare anche notevolmente il cut-off di 12 mm (anche se la maggior parte delle volte l'incremento è più discreto), e i suoi rami intraepatici, ectasici, possono essere seguiti sino all'estrema periferia dell'organo (semprechè la fibrosi e le importanti alterazioni anatomiche del fegato cirrotico lo consentano). Il riscontro di diametro portale > 17mm è predittivo, nei pazienti con cirrosi, di ipertensione portale con varici esofagee di grosso calibro nel 100% dei casi;
- alterazioni del profilo (ristrette e irregolari) e del flusso delle vene epatiche. La perdita della fisiologica trifasicità delle vene sovraepatiche che presenteranno un profilo piatto (il reperto non è patognomonico potendo riscontrarsi anche in corso di epatosteatosi importante e di epatopatia cronica);
- Segno di Bolondi (specifico di ipertensione portale): alterata dilatazione dei vasi portali agli atti respiratori. In fase inspiratoria la porta aumenta di calibro, mentre in fase espiratoria si riduce. La differenza di calibro tra in- ed espirazione in condizioni di normalità è superiore ai 3-4mm (variazione di calibro maggiore del 40%). In condizione di regime pressorio elevato all'interno della vena porta, i rami portali risulteranno più rigidi con differenza di escursione inferiore ai 2mm (variazione di calibro tra inspirio ed espirio profondo inferiore al 40%), fino al grado estremo in cui non si evidenzierà alcuna variazione di calibro anche alla più profonda inspirazione / espirazione);
- dimensioni del fegato cirrotico: l'epatomegalia è un aspetto iniziale della cirrosi. Nella cirrosi conclamata il fegato non si presenta aumentato di volume né brillante, ma marcatamente disomogeneo, mentre la riduzione volumetrica è un evento terminale;
- ascite (molto suggestivo di ipertensione, da inquadrare clinicamente);
- splenomegalia: diametro bipolare maggiore di 12 cm (segno suggestivo di ipertensione portale);
La cirrosi avanzata (micro e macronodulare) è documentabile indagando la superficie dell'organo con sonde da 7.5 MHz: la glissoniana è finemente ondulata e irregolare in rapporto al tipo di cirrosi (macro o micro nodulare). Il profilo presenterà delle piccole bozzature che, se misurate, potranno orientare sui due tipi di cirrosi. Il limite è rappresentato da 3mm di diametro dell'eminodularità al bordo epatico per discriminare i micronoduli dai macronoduli delle rispettive cirrosi. Tuttavia, occorre tenere a mente che i noduli di rigenerazione alla superficie non sono sempre visibili, per cui fidarsi della sola ecografia per escludere una causa epatica di una ascite non è consigliabile!
Altri segni indiretti:
- Vena ombelicale (o paraombelicale) pervia: con discreta frequenza, circa un terzo dei pazienti cirrotici (dal 15% al 34%), presenta la ricanalizzazione della vena paraombelicale, con flusso epatofugo, che decorre nel legamento rotondo o parallelo ad esso, all'interno del parenchima epatico;
- Gli shunt spontanei portosistemici (epatorenali, splenorenali): presenza di circoli perisplenici sottoforma di vasi spleno-renali spontanei e ectasia delle vene gastriche brevi (polo superiore della milza);
- Ispessimento delle pareti gastriche e della colecisti.
- Le varici spleniche e gastriche: agevolmente individuabili all'ilo splenico (al 1/3 superiore le vene gastriche brevi) o alla giunzione esofagogastrica, e in corrispondenza del fondo dello stomaco.
- La trombosi portale: non infrequente in corso di cirrosi epatica (1,4% t. parziale - 4,4% t. totale). E’ spesso associata all’epatocarcinoma primitivo (30-70%): cercare sempre un focolaio di HCC ed eventualmente biopsiare la trombosi. La presenza di flusso arterioso all’interno del trombo è specifico di EpatoCa.
- Il cavernoma portale rappresenta l'esito della trombosi portale nel 30% dei casi.
- Steatosi epatica
La steatosi epatica è l'epatopatia diffusa più frequente. E' ben identificabile con l'ecografia che mostra un pattern caratteristico chiamato brigth liver pattern dovuto alle gocce lipidiche capaci di riflettere gli echi. Esistono, pertanto, gradi progressivi in base all'interessamento più o meno marcato, da un quadro lieve con tessuto epatico iperecogeno rispetto al rene destro, fino ad arrivare ad un pattern iperecogeno diffuso che non consente di visualizzare le strutture profonde come l'ilo epatico, il rene destro e il diaframma.
La presenza di aree a ridotta ecogenicità nel contesto del brigth liver pattern, ad esempio, ha condotto a pensare alle cosiddette aree risparmiate dalla steatosi. In verità, studi istologici hanno dimostrato che si tratta comunque di aree interessate da steatosi che, all'ecografia, apparirebbero come aree ipoecogene per la presenza di gocce lipidiche di maggiori dimensioni. In effetti, l'ecogenicità dipende dal numero di interfacce presenti nel tessuto: in corso di steatosi con numerose microgocce lipidiche, l'immagine ecografica resa sarà iperecogena, rispetto all'immagine della steatosi con gocce lipidiche più grandi e un minor numero di interfacce (immagine ipoecogena).
Le cause più comuni: diabete (causa principale), obesità, alcolismo, ipercolesterolemia, ipertrigliceridemia, squilibri alimentari.
Ecograficamente si evidenzia un incremento della normale ecogenicità del parenchima epatico con aspetto "brillante". Si distinguono 3 gradi di steatosi in ordine di gravità:
- 1° grado (moderato): moderata accentuazione della ecogenicità del parechima senza attenuazione del fascio ultrasonoro in profondità.
- 2° grado (medio): iniziale attenuazione del fascio US in profondità < 1/5 del parenchima epatico più profondo.
- 3° grado (elevato): attenuazione del fascio US in profondità > 1/4 del parenchima distale, fino alla forma di severa epatosteatosi, quando è possibile visualizzare solo la porzione prossimale dell'organo. Il resto del parenchima risulta mal visualizzabile comprese le strutture vasali e la linea iperecogena diaframmatica.
Più essenzialmente e meno didatticamente... possiamo parlare di:
- steatosi importante, grave: non visualizzo il fondo e non vedo i vasi.
- steatosi moderata, non grave: visualizzo il diaframma.
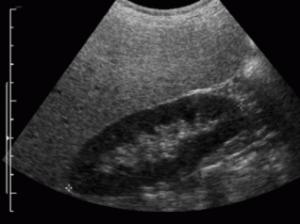
Steatosi epatica. Evidente la differenza eccessiva tra parenchima epatico e corticale renale.
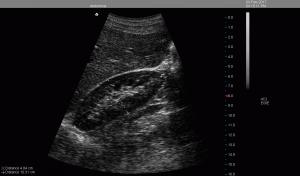
Notare la differenza con l'immagine precedente. In questo caso l'ecogenicità della corticale renale destra è simile a quella epatica.
Caso clinico:
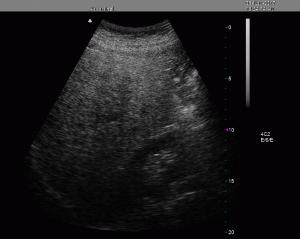
Attenuazione degli echi distali
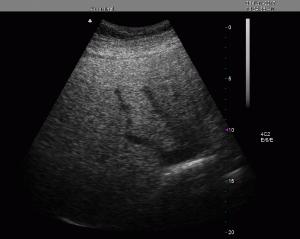
Attenuazione degli echi distali
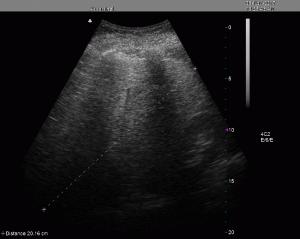
Misurazione 20 cm (VN <13 cm)
Indice di Niederau: misurazione lineare del diametro longitudinale sulla emiclaveare dx (in scansione intercostale): valore normale < 13cm. Possibili errori di stima si possono avere per la diversa distribuzione del parenchima epatico nei soggetti obesi e nei longilinei eccessivamente magri.
- Steatosi epatica focale
La steatosi epatica può manifestarsi in alcune aree del parenchima, segmenti o un intero lobo, risparmiando il restante parenchima. Il IV e V segmento e intorno alla colecisti sono le sedi caratteristiche di steatosi focale.
La steatosi focale può presentarsi con un pattern ecografico iperecogeno (con aspetto multifocale, tipo angiomatosi o prato fiorito) o ipoecogeno. La forma di più frequente riscontro è quella ipoecogena, rilevabile nell'ambito di un brigth liver pattern.
Gli aspetti ecografici principali che consentono di diagnosticare una steatosi focale nel contesto di un brigth liver pattern sono la sede della localizzazione (come già detto, tipico il IV-V segmento e l'area pericolecistica), le caratteristiche dei margini che sono irregolari, l'assenza di effetto massa e la presenza di vasi che decorrono indisturbati all'interno o nelle adiacenze dell'area interessata.
Ovviamente, una lesione focale in una sede "non tipica", in un paziente portatore di cirrosi o neoplasie, deve far sospettare un epatocarcinoma o una metastasi, fino a prova contraria. Possibile anche una metastasi con steatosi focale intorno per alterazione del flusso ematico.
Esiste la possibilità che l'area di steatosi focale si presenti come area di forma ovale o rotondeggiante, ipoecogena simulante area di lesione di tipo etp. In questo caso è opportuno indagare con agoaspirato e/o una TAC + m.d.c o efefttuare un’ecografia con mezzo di contrasto.
Un soggetto asintomatico, non affetto da epatite, con anamnesi negativa per tumori, con importante epatosteatosi (grado 2 o 3), che presenti una o due aree ipoecogene rotondeggianti od ovalari, con molta probabilità ha una steatosi focale o degli angiomi ipoecogeni.
Aspetti anomali: forma frastagliata, irregolare, con margini indefiniti, o addirittura degli pseudoaloni perilesionali tali da simulare lesioni a 'bersaglio'.
Aspetti "sicuri": forme geometriche più bizzarre (triangolari, romboidali, a carta geografica ).
- Fegato cardiaco
In un soggetto con cardiopatia congestizia l'ecostruttura epatica appare addensata, compatta (c.d. fegato troppo bello!), le vene sovraepatiche sono ectasiche, con diametro superiore ad 1 cm misurato a 2 cm della confluenza cavale, nel soggetto con scompenso grave. La cinesi delle vene sovraepatiche agli atti respiratori e cardiaci appare ridotta per rigidità delle vene sovraepatiche: nei casi più gravi la vena cava è rigida e ectasica con diametro > di 20-25 mm, atrio destro e cavità cardiache aumentate di volume in scansioni sottoxifoidee. Vi può essere versamento pleurico e pericardico, talora ascite (2-3% dei casi di scompenso).
Il fegato cardiaco cronico ha un aspetto sovrapponibile alle epatopatie croniche.
Cisti epatiche
Le cisti epatiche possono essere congenite o acquisite. Le congenite sono le cisti benigne solitarie, la malattia di Caroli e il fegato policistico.
Le acquisite vengono distinte in cisti "parassitarie" e "non parassitarie". Tra queste ultime rientrano anche le cisti congenite. Tra le cisti acquisite si riconoscono le cisti: parassitarie, traumatiche e le neoplastiche primitive e secondarie.
La diagnosi differenziale è posta con i linfomi non-Hodking che appaiono ipo- anecogeni, ma con pattern vascolarizzato.
CASO CLINICO:
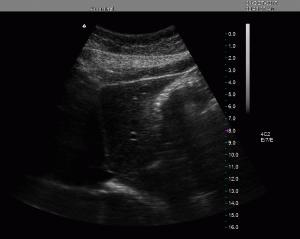
Scansione longitudinale epigastrica. Cisti epatica di circa 11 mm
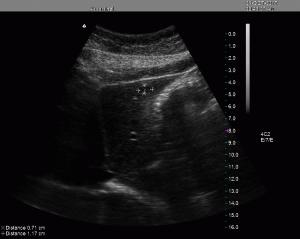
Scansione longitudinale epigastrica. Cisti epatica di circa 11 mm
- Cisti congenite
Le cisti congenite si riscontrano in circa il 2-5% della popolazione normale. Dopo gli 80 anni hanno prevalenza del 7%. Le cisti semplici del fegato sono spesso asintomatiche, costituite da cavità a contenuto liquido tappezzate da epitelio biliare, che non comunicano con l'albero biliare.
Le cisti sono uniche nel 61% dei casi, mentre nella restante percentuale si parla di fegato multicistico quando è interessato meno del 50% del fegato (36% dei casi), fegato policistico quando è colpito più del 50% del fegato (2,7% dei casi) e malattia policistica epato-renale quando al fegato policistico si associano reni policistici.
All'ecografia appaiono come lesioni anecogene, rotondeggianti, a contorni ben definiti, con rinforzo di parete posteriore e ombre acustiche laterali.
Al color Doppler le pareti non sono vascolarizzate, i vasi nelle loro vicinanze sono dislocati.
Possono andare incontro a complicazioni come l'emorragia e l'infezione. In questo caso si assiste alla presenza di materiale stratificato declive, che si modifica con il decubito.
Si associano con una certa frequenza agli angiomi capillari.
Possibili associazioni con altre malattie: AAA, prolasso mitralico, diverticoli colici, altre cisti in altri organi e apparati.
La diagnosi differenziale si pone con le metastasi da adenocarcinoma ovarico, mammario, pancreas e con il cistoadenoma biliare (sepimentazioni interne spesse, irregolarità dei margini o noduli parietali).
- Cisti parassitarie
Le cisti idatidee dell'echinococcosi addominale sono individuate all'ecografia con una elevata sensibilità ed una buona specificità (90%). Le cisti idatidee addominali sono classificate in 3 gruppi dalla WHO (2003):
GRUPPO 1 (cisti attive che contengono protoscolici vitali)
tipo I:
cisti idatidea semplice, con parete propria
tipo II:
cisti idatidea multisettata (a)
cisti idatidea multipla (b)
GRUPPO 2 (cisti con segni di sofferenza, che possono contenere protoscolici vitali)
tipo III:
cisti con distacco di membrana
cisti idatidea mista
GRUPPO 3 (cisti che non contengono protoscolici vitali, con segni di involuzione: solidificazione e calcificazione)
tipo IV:
cisti idatidea eterogenea
cisti idatidea iperecogena
tipo V:
cisti idatidea calcificata
Ascessi epatici
Gli ascessi si distinguono in batterici, parassitari e micotici (quest'ultimo caso appannaggio dei pazienti immunodepressi).
Ascessi batterici
Gli ascessi sono identificabili in una fase evolutiva intermedia come aree anecogene a contorni sfumati. Inizialmente appaiono come aree prevalentemente iperecogene, a contorni sfumati, mentre nelle fasi avanzate può rendersi evidente una spessa parete.
Tumori epatici benigni
I tumori benigni possono originare dalla linea epatocellulare, dalla linea colangiocellulare o dalla linea cellulare mesenchimale. Sono l'adenoma epatocellulare, l'iperplasia nodulare focale e l'angioma.
- Adenoma epatocellulare
All'ecografia appare come una massa rotondeggiante ben delimitata, iperecogena, ma anche ipo- o isoecogena. Nelle lesioni di grandi dimensioni può apparire disomogenea per la presenza di aree necrotiche ed emorragiche, talora con calcificazioni che formano cono d'ombra posteriore.
Lo studio con CFM e PDI mostra una vascolarizzazione intra- e perilesionale ben rappresentata. In sede perilesionale si apprezzano flussi di tipo arterioso (elevati PSV) e venoso. A livello intralesionale si apprezza un flusso di tipo continuo, raramente trifasico, elemento discriminante rispetto alla iperplasia nodulare focale.
- Iperplasia nodulare focale
Rappresenta il tumore benigno del fegato più frequente dopo l'angioma, al quale risulta spesso associato. L'iperplasia nodulare focale mostra all'ecografia un aspetto del tutto aspecifico e variabile. Si presenta come lesione di dimensioni spesso inferiori ai 5 cm, a margini netti, isoecogena, ma talora ipo- o iperecogena.
I limiti della lesione con il parenchima epatico circostante sono spesso indistinti. Può essere presente un alone ipoecogeno periferico espressione di vasi perilesionali o di una pseudocapsula. La cicatrice centrale è evidenziabile sottoforma di banda iperecogena, visibile nelle lesioni di maggiori dimensioni.
Lo studio CFM e PDI mostra una ricca vascolarizzazione perilesionale, spesso è possibile evidenziare una arteria intralesionale da cui originano rami centrifughi che conferiscono alla lesione l'aspetto a "ruota di carro", segno discriminante rispetto ad altre lesioni.
Lo studio con CEUS rappresenta un ottimo presidio diagnostico in presenza di sospetto di iperplasia focale nodulare. In caso di dubbio all'indagine CEUS, la diagnostica maggiormente performante è la RM con mezzo di contrasto epatospecifico.
- Angioma
L'angioma epatico rappresenta la lesione epatica benigna più frequente. Può essere classificato in angioma:
- tipico
- atipico
Il rapporto M/F è di 1:4-6 (dal 5%-20% popolaz. normale) possono essere solitari o più spesso multipli.
Aspetti ecografici:
L'angioma tipico si presenta nell'80% dei casi di dimensioni al di sotto dei 2 cm, rotondeggiante, iperecogeno, a margini netti, talora polilobato, ad ecostruttura omogenea, con scarsa tendenza all'accrescimento. Quasi mai presenta contorni frastagliati (cosa questa invece frequente nelle lesioni di tipo eteroplasico). L'ecostruttura è considerata "canonicamente" iperecogena, spesso con una piccola area centrale tenuamente ipoecogena; i margini sono netti e, nelle forme semplici, non presentano generalmente aloni perilesionali; presenta generalmente anche un tenue rinforzo posteriore. Gli angiomi sono di preferenza localizzati a sede perivasale, ma possono incontrarsi anche lontano dai vasi. In corso di terapia estro-progestinica possono accrescersi, mentre da iperecogeni possono diventare ipoecogeni per aumento dell'ecogenicità del restante parenchima (steatosi).
Attenzione agli angiomi che possono nascondere una metastasi al loro interno (area ipoecogena).
Forma: rotondeggiante od ovalare, ma a volte forme più bizzarre (a cuore, romboidali etc. etc.); quasi mai presentano contorni frastagliati
Ecostruttura: iperecogena, spesso con una piccola area centrale tenuamente ipoecogena; margini netti e privi di aloni perilesionali; spesso tenue rinforzo posteriore.
Localizzazione: a sede perivasale, ma anche lontano dai vasi.
In una discreta percentuale di casi gli angiomi possono essere ipoecogeni, indistinguibili da lesioni solide di natura ETP primitiva o secondaria.
La natura angiomatosa di queste lesioni ipoecogene può essere sospettata se queste lesioni si presentano in soggetti asintomatici, in sovrappeso, con veramente marcata epatosteatosi, dove si verificherebbe il fenomeno della cosiddetta 'inversione dell'ecogenicità'.
L’assunzione di estroprogestinici incrementa il volume dell’angioma nel 23% delle donne esaminate vs il 9% dei controlli.
L'angioma atipico si presenta in genere di dimensioni maggiorni a 5 cm, ad ecostruttura disomogena, ipo-isoecogena, talvolta con lacune anecogene e calcificazioni.
L’angioma ipoecogeno ha maggiore possibilità di accrescersi rispetto all’angioma iperecogeno.
L'esame CFM e PDI dimostra vascolarizzazione peri- ed intralesionale in circa il 30-50% dei casi, più frequentemente nelle lesioni superiori a 3 cm. Il flusso perilesionale arterioso si presenta con una PSV bassa e un RI ridotto, elementi utili per la diagnosi differenziale con le altre lesioni.
Iter diagnostico:
In un paziente senza patologie epatiche note e con anamnesi negativa per neoplasie maligne, la diagnosi di angioma può essere posta in sede di ecografia purchè l'angioma si presenti in forma tipica, con le caratteristiche ecografiche già menzionate.
Invece, nel caso di anamnesi positiva per neoplasie o presentazione atipica, è necessario ricorrere ad altre indagini di 2° livello.
Follow-up degli angiomi:
ANGIOMI IN DONNE IN TERAPIA ORMONALE
ANGIOMI IPOECOGENI
ANGIOMI IN ACCRESCIMENTO
ANGIOMI GIGANTI (> 5 cm)
Se l’angioma si accresce oltre 2cm l’anno occorre proporre l'intervento chirurgico
I tumori epatici maligni possono essere primitivi o secondari. E' utile distinguere i noduli che insorgono in pazienti cirrotici o con patologia epatica nota, dai noduli che insorgono in pazienti oncologici in cui il nodulo epatico può essere la manifestazione di una metastasi e, infine, dai noduli in pazienti con anamnesi negativa per patologie epatiche ed extraepatiche.
Come già detto, ma in questo caso repetita iuvant, l'esame ecografico convenzionale è la prima tra le indagini strumentali richieste dal medico nel sospetto di neoplasia epatica. Infatti, l'ecografia permette, entro certi limiti, la diagnosi differenziale tra neoplasia benigna e maligna, primitiva o secondaria. Insieme a indagini di 2° livello come la tomografia computerizzata e la risonanza magnetica gioca un ruolo importante nella stadiazione e nel follow-up della malattia epatica e nella valutazione della risposta terapeutica.
Noduli epatici maligni
Come già anticipato, il nodulo epatico può insorgere in:
- pazienti con patologia epatica nota, cronica o cirrotica
- pazienti oncologici
- pazienti con fegato "sano"
- Noduli sospetti in pazienti cirrotici
Nei pazienti cirrotici qualsiasi nodulo riscontrato in corso di indagine ecografica deve essere considerato maligno fino a prova contraria. Circa l'80% dei carcinomi epatocellulari insorge in fegato cirrotico. L'incidenza di HCC in pazienti con cirrosi epatica oscilla tra il 3% e il 5%.
Vista la estrema complessità delle varie patologie nodulari in un fegato cirrotico è utile avere una classificazione univoca che ci consenta anche di seguire l'evoluzione dal nodulo di rigenerazione al nodulo displastico fino al nodulo di epatocarcinoma.

L'angiogenesi è un fattore fondamentale nelle fasi di evoluzione maligna del nodulo epatico, la carcinogenesi comporta una riduzione delle vie portali ed un aumento della neovascolarizzazione.
Ecocontrastografia
L'ipervascolarizzazione di un nodulo epatico è considerata un marcatore di epatocarcinoma (HCC), l'ecocontrastografia è l'indagine principe nel definire la natura dei noduli epatici in quanto consente di evidenziare la captazione del mezzo di contrasto da parte del nodulo raffrontata con il resto del parenchima epatico, durante le fasi arteriosa, portale e venosa. Potremo avere pattern vascolari tipici per ogni tipologia di nodulo epatico:
- Noduli di rigenerazione: pattern isovascolare nelle varie dinamiche ecocontrastografiche
- Noduli displastici a basso grado: pattern ipo- o isovascolare in fase arteriosa; isovascolare in fase portale e venosa
- Noduli displastici ad alto grado: pattern ipervascolare in fase arteriosa
- Noduli di HCC a basso e medio grado di differenziazione: pattern ipervascolare in fase arteriosa, ipovascolare in fase portale e venosa (enhancement tipico)
- Noduli di HCC altamente differenziati: si può avere pattern ecocontrastografico normale (enhancement non tipico)
- Noduli sospetti in pazienti non cirrotici
Un nodulo in paziente non cirrotico può essere dovuto a:
- metastasi
- HCC
- carcinoma fibrolamellare
- colangiocarcinoma
- linfoma
- angiosarcoma
- epatoblastoma
- emangioendotelioma
- HCC di piccole dimensioni
Il piccolo epatocarcinoma (inferiore a 2 cm) nel contesto del fegato cirrotico frequentemente si presenta ipoecogeno (75%), rotondeggiante od ovalare, per l'assenza di degenerazione grassa e con scarso connettivo. Il pattern iperecogeno, in molti casi indistinguibile dalle formazioni angiomatose poiché senza alone ipoecogeno, si ha nel 17-22% dei casi.
Lo studio colorDoppler (Duplex) mostra vascolarizzazione centrale e periferica con elevate velocità di picco sistolico e ampia componente diastolica all'analisi spettrale, espressione di shunt artero-portali, tipici dell'HCC. Il limite all'utilizzo della metodica duplex è rappresentato dai tumori di dimensioni inferiori ai 2 cm che si trovano in profondità, laddove risulta difficile campionare i vasi intra e perilesionali.
Il powerDoppler consente di rilevare flussi lenti anche in profondità.
- HCC di dimensioni superiori a 2 cm
L'HCC, inizialmente ipoecogeno, tende a diventare isoecogeno e iperecogeno con l'aumentare delle sue dimensioni, disomogeneo per la presenza di aree ipo-iperecogene all'interno, a margini irregolari e mal definiti rispetto al parenchima circostante.
A similitudine dell'HCC di piccole dimensioni, lo studio colorDoppler e Doppler pulsato (Duplex) mostra una vascolarizzazione centrale e periferica a "canestro" (tipo basket), anarchica, ad elevata velocità di picco sistolico e flusso continuo di tipo venoso all'analisi spettrale.
- Metastasi epatiche
Le metastasi epatiche sono ripetizioni di neoplasie che hanno origine da altri organi. Gli aspetti ecografici suggestivi sono rappresentati da:
- aspetto ipoecogeno
- noduli spesso multipli
- polimorfismo
- alone ipoecogeno perilesionale
In generale, le metastasi possono essere uniche o multiple, tondeggianti, a margini netti, determinanti effetto massa per compressione o per infiltrazione delle strutture adiacenti. Possono essere ipoecogene, isoecogene (riconoscibili spesso per l'alone ipoecogeno periferico), iperecogene o a bersaglio (iperecogene con alone ipoecogeno). In base alle caratteristiche ecostrutturali non è possibile stabilire l'origine della metastasi.
Allo studio color Doppler le metastasi tendono ad essere ipovascolari, tranne quelle da carcinoma della mammella, del rene, da ca neuroendocrini, da sarcomi e melanomi in cui possono essere presenti segnali vascolari di tipo arterioso (metastasi con pattern ipervascolare). In generale, il pattern vascolare prevalente nelle metastasi epatiche è risultato quello perilesionale con spettro di tipo venoso al Doppler pulsato. Tuttavia è descritta una sovrapposizione dei pattern tra HCC e metastasi epatiche, in quanto sono stati ritrovati pattern tipo "basket" nel 37% di casi con metastasi epatiche.
La seconda armonica tissutale ed i mezzi di contrasto aumentano la sensibilità degli ultrasuoni nella diagnosi delle piccole metastasi isoecogene.
Rassegna multimediale dal sito You Tube.com.
Note legali: appuntiecografia non è responsabile delle informazioni contenute in tutti i link in uscita verso siti web né del contenuto di tutti i link multimediali verso il sito You Tube.com.
Sonography of the Liver-P1
Sonography of the Liver-P2
Ultrasound Image Optimization-P3
Sonography of the Liver-P4
Sonography of the Liver-P5
Sonography of the Liver-P6
Sonography of the Liver-P7

(1) Ecografia Clinica. Busilacchi - Rapaccini. Idelson Gnocchi
(2) Guida ecografica S.I.U.M.B. - Ed. 2012
Immagini: www.medicinapertutti.it
